O fígado costuma trabalhar em silêncio por muitos anos, mesmo quando já está sendo agredido de forma contínua. É justamente por isso que a cirrose hepática assusta tanto: ela não surge de um dia para o outro, mas se forma ao longo do tempo, depois de lesões repetidas que substituem o tecido saudável por cicatrizes. Quando esse processo avança, o órgão perde estrutura, eficiência e capacidade de sustentar funções vitais do corpo.
Entre os fatores que mais contribuem para essa progressão, o álcool ocupa um lugar central. O organismo trata o etanol como uma toxina, e o fígado assume a maior parte desse trabalho de metabolização. No começo, o dano pode parecer discreto, mas a repetição desse esforço abre caminho para gordura no fígado, inflamação, fibrose e, em estágios mais graves, cirrose. O impacto não fica restrito ao sistema hepático e pode atingir cérebro, coração, músculos, pele, sono e saúde mental.
Entender como esse processo acontece ajuda a enxergar a doença com mais clareza e também mostra por que a interrupção do consumo alcoólico pode mudar tanto o rumo da saúde. A evolução da cirrose, as vias metabólicas do álcool, os sintomas, as complicações, o tratamento, a nutrição e os benefícios práticos da sobriedade fazem parte da mesma história. Quando esses blocos são vistos em conjunto, fica mais fácil compreender os riscos e reconhecer o valor de uma intervenção precoce.
Como o Álcool é Processado no Fígado
As Vias Metabólicas do Etanol
Depois que uma bebida alcoólica é consumida, o etanol é rapidamente absorvido pelo estômago e pelo intestino delgado, entrando na corrente sanguínea e alcançando vários órgãos. O fígado responde por cerca de 90% dessa metabolização. A principal via envolve a enzima álcool desidrogenase, que transforma o etanol em acetaldeído. Em seguida, a aldeído desidrogenase converte esse composto em acetato, uma substância menos tóxica que pode ser aproveitada por outros tecidos como fonte de energia.
O Papel de ADH, ALDH, MEOS e Catalase
Embora a via ADH-ALDH seja a mais importante no consumo moderado, ela não é a única. O sistema microssomal de oxidação do etanol, conhecido como MEOS, ganha mais atividade com o consumo crônico e excessivo de álcool, usando a enzima CYP2E1 para produzir acetaldeído. Essa rota consome energia e gera mais radicais livres, aumentando o estresse oxidativo. A via da catalase também participa, mas sua contribuição é menor. Juntas, essas vias mostram que o metabolismo do álcool não é um processo neutro.
Como a Genética e o Sexo Influenciam Esse Processo
A forma como o corpo metaboliza o álcool varia de pessoa para pessoa. Diferenças genéticas nas enzimas ADH e ALDH ajudam a explicar por que alguns indivíduos apresentam mais tolerância e outros acumulam acetaldeído com mais facilidade. Mulheres tendem a alcançar concentrações sanguíneas mais altas de álcool após ingerir a mesma quantidade que homens, em parte por diferenças de água corporal e atividade enzimática. Idade, etnia, estado nutricional e presença de outras doenças hepáticas também influenciam o risco.
O Acetaldeído e o Estresse Oxidativo
O Subproduto Mais Tóxico do Processo
O acetaldeído é o primeiro grande subproduto do metabolismo do álcool e também um dos mais nocivos. Trata-se de uma molécula altamente reativa, capaz de se ligar a proteínas e ao DNA, formando adutos que interferem nas funções celulares normais. O acúmulo desse composto no fígado favorece inflamação, morte de células hepáticas e piora do dano estrutural. Esse mecanismo ajuda a explicar por que o álcool não provoca apenas intoxicação aguda, mas também lesão orgânica persistente.
Relação com Inflamação, Ressaca e Câncer
Os efeitos do acetaldeído não ficam restritos ao fígado. Ele também contribui para sintomas desagradáveis da ressaca, como náuseas, fadiga, dor de cabeça e mal-estar geral. Além disso, seu potencial carcinogênico é amplamente reconhecido, o que ajuda a sustentar a relação entre álcool e aumento do risco de câncer em diferentes órgãos. Quando a exposição é repetida, o corpo passa a conviver com um ambiente biológico mais inflamatório e vulnerável a lesões cumulativas.
Quando os Radicais Livres Passam a Predominar
O estresse oxidativo surge quando a produção de espécies reativas supera a capacidade do organismo de neutralizá-las. No contexto do álcool, isso acontece com mais força pela atividade do MEOS e pelo esgotamento das defesas antioxidantes naturais. Enzimas como glutationa peroxidase e superóxido dismutase perdem terreno diante da agressão contínua. O resultado é um fígado mais inflamado, mais suscetível à fibrose e mais próximo das etapas que culminam na cirrose.
Fisiopatologia: Como a Fibrose Avança
As doenças do fígado incluem diferentes condições que podem afetar a estrutura e o funcionamento hepático, entre elas a gordura no fígado e a esteatose hepática. A imagem reforça a importância de reconhecer alterações hepáticas precocemente, já que muitos quadros evoluem sem sintomas claros, tornando a informação e o acompanhamento fundamentais para proteger o fígado.
Da Lesão Crônica à Ativação das Células Estreladas
O processo que leva à cirrose começa com lesão persistente dos hepatócitos, as principais células do fígado. Essa agressão ativa as células estreladas hepáticas, que normalmente armazenam vitamina A, mas passam a se comportar como produtoras de colágeno e matriz extracelular quando o órgão entra em sofrimento. A deposição excessiva desse material fibroso distorce a estrutura do fígado e cria septos cicatriciais que interrompem a organização normal do tecido hepático.
Hipertensão Portal e Perda de Massa Funcional
À medida que a fibrose avança, a resistência ao fluxo sanguíneo portal aumenta. O sangue encontra mais dificuldade para atravessar o fígado e a pressão na veia porta sobe, configurando a hipertensão portal. Paralelamente, a perda de hepatócitos funcionais compromete síntese de albumina, fatores de coagulação e metabolismo de bilirrubina, amônia e outras substâncias. É dessa combinação entre alteração estrutural e insuficiência funcional que surgem muitas manifestações clínicas da cirrose.
Inflamação Sistêmica e Relação com o Intestino
A cirrose também está associada a um estado inflamatório sistêmico persistente. O aumento da permeabilidade intestinal facilita a translocação de bactérias e produtos bacterianos para a circulação, o que intensifica a inflamação e eleva o risco de infecções. Esse diálogo entre intestino, sistema imune e fígado ajuda a perpetuar o dano e a explicar por que a doença não afeta apenas o órgão, mas desorganiza o equilíbrio do corpo como um todo.
Do Fígado Gorduroso à Cirrose Relacionada ao Álcool
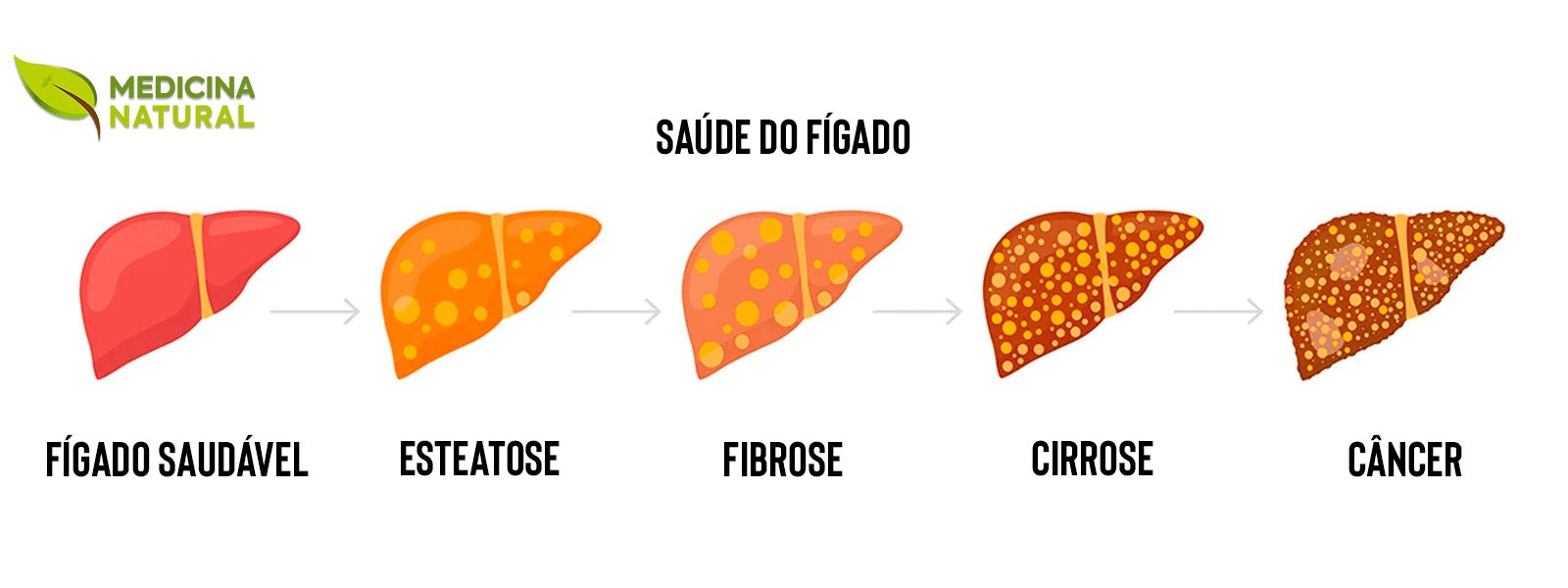
A gordura no fígado é uma condição cada vez mais frequente e, em muitos casos, está relacionada a hábitos de vida, excesso de peso e alterações metabólicas. Também conhecida como esteatose hepática, essa alteração pode permanecer silenciosa por bastante tempo.
Esteatose Hepática: o Primeiro Sinal de Alerta
A esteatose hepática alcoólica costuma ser o primeiro estágio da doença hepática relacionada ao álcool. Nessa fase, há acúmulo de gordura dentro dos hepatócitos porque o metabolismo do etanol favorece a síntese de ácidos graxos e triglicerídeos, enquanto reduz a quebra e a exportação de gordura. Muitas vezes o quadro é assintomático, mas já indica que o fígado está sob pressão. A boa notícia é que, em geral, esse estágio ainda é reversível com abstinência.
Hepatite Alcoólica: Inflamação e Necrose
Se o consumo continua, a esteatose pode evoluir para hepatite alcoólica, uma fase marcada por inflamação intensa e necrose de células hepáticas. Febre, icterícia, náuseas, dor abdominal, falta de apetite e ascite podem aparecer, e a gravidade varia bastante entre os pacientes. Em formas mais severas, a mortalidade é elevada e a hospitalização passa a ser necessária. Nessa etapa, suporte nutricional, interrupção total do álcool e controle médico rigoroso se tornam decisivos.
Cirrose Como Estágio Final
A cirrose representa o estágio final dessa progressão em muitos casos de abuso alcoólico prolongado. Nela, o fígado já acumula cicatrizes irreversíveis, perde eficiência e passa a gerar complicações como hipertensão portal, ascite, encefalopatia hepática e risco aumentado de câncer. Nem toda pessoa que bebe em excesso desenvolve cirrose, porque fatores genéticos, nutricionais e infecciosos também influenciam. Ainda assim, o álcool permanece como um dos motores mais importantes dessa trajetória.
Sinais, Sintomas e Impacto na Qualidade de Vida
Quando os Sintomas Ainda São Discretos
Nos estágios iniciais, a cirrose pode não causar sintomas óbvios, o que torna a doença especialmente traiçoeira. Quando alguma manifestação aparece, ela costuma ser vaga: fadiga persistente, fraqueza, perda de apetite, náuseas leves e mal-estar geral. Esses sinais podem ser facilmente atribuídos a outras causas e, por isso, muitos pacientes demoram a procurar avaliação. Enquanto isso, a fibrose segue avançando e o fígado vai perdendo margem de compensação.
QUIZ - Descubra o Seu Chá Ideal
Sinais de Alerta Mais Visíveis
Com a progressão do dano hepático, os sinais passam a chamar mais atenção. A icterícia surge pelo acúmulo de bilirrubina, deixando pele e olhos amarelados. A urina pode ficar escura e as fezes mais claras. Ascite, edema nas pernas e tornozelos, tendência a hematomas e sangramentos, prurido, confusão mental e aumento do abdômen são manifestações que indicam comprometimento mais significativo. Nesse ponto, o impacto sobre a rotina costuma ser bastante concreto.
Repercussões no Dia a Dia
A cirrose afeta fortemente a qualidade de vida. Fadiga crônica, dor abdominal, alteração do sono, náuseas e restrições alimentares podem limitar trabalho, vida social e autonomia. A aparência física também pode mudar por causa da icterícia, da ascite e da perda muscular, afetando autoestima e relações interpessoais. O peso emocional do diagnóstico é grande, e ansiedade, tristeza e medo se tornam comuns. Por isso, suporte psicossocial também faz parte do cuidado responsável.
O Que é a Cirrose Hepática?
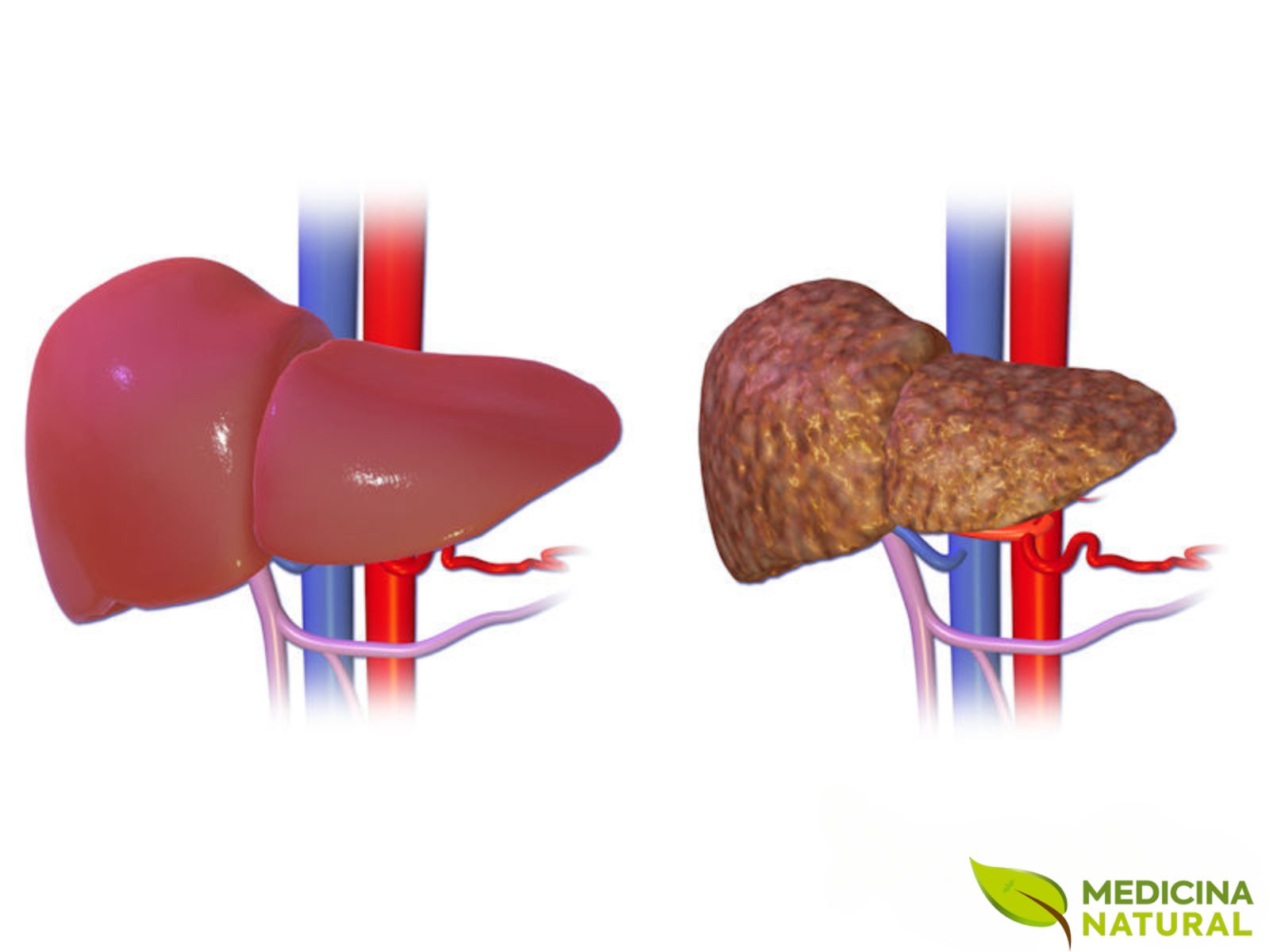
A cirrose hepática representa um estágio mais avançado de dano ao fígado, marcado por alterações estruturais que comprometem progressivamente o funcionamento do órgão. Em conteúdos sobre gordura no fígado e esteatose hepática, esse tema costuma surgir como alerta importante, já que a evolução silenciosa de agressões hepáticas ao longo do tempo pode favorecer quadros cada vez mais graves quando não recebem a devida atenção.
Quando a Cicatrização Se Torna Permanente
A cirrose hepática representa um estágio avançado de cicatrização do fígado. Nessa condição, o tecido saudável é progressivamente substituído por fibrose e nódulos de regeneração desorganizados, o que altera de forma permanente a arquitetura do órgão. O fígado ainda tenta se reparar durante um tempo, mas as agressões repetidas superam sua capacidade de regeneração. Quando isso acontece, a função hepática começa a cair e o impacto sobre o organismo deixa de ser localizado.
Por Que o Fígado Perde Eficiência
Com a progressão da cirrose, o fluxo sanguíneo através do fígado fica prejudicado e várias tarefas essenciais perdem eficiência. O órgão passa a processar pior nutrientes, hormônios, toxinas e medicamentos. A produção de proteínas importantes, como albumina e fatores de coagulação, também diminui. A bile pode ser afetada, assim como o equilíbrio de substâncias que deveriam ser metabolizadas e eliminadas. Por isso, a cirrose interfere em digestão, coagulação, retenção de líquidos e função cerebral.
Um Processo Lento, Mas de Grande Alcance
Na maioria das vezes, a cirrose se desenvolve lentamente, ao longo de anos de agressão contínua. O paciente pode passar muito tempo sem perceber sinais claros, enquanto o tecido cicatricial avança em segundo plano. Esse caráter silencioso ajuda a explicar por que tantos casos só chamam atenção quando as complicações já estão instaladas. Ainda assim, reconhecer a causa e agir cedo pode retardar a progressão da doença e melhorar bastante a qualidade de vida.
Principais Causas e Tipos de Cirrose Hepática
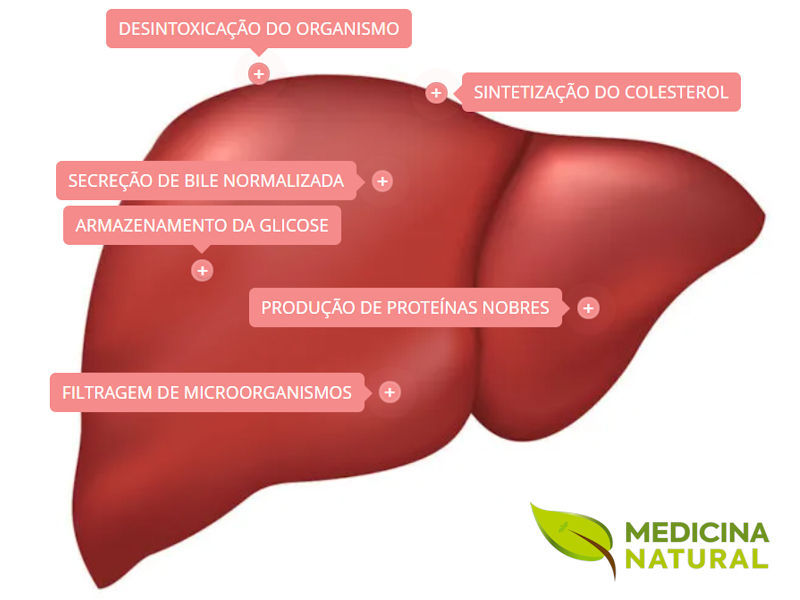
A imagem apresenta um fígado saudável, sem sinais evidentes de gordura no fígado ou de esteatose hepática, destacando um aspecto mais preservado e uniforme do órgão. Essa comparação é valiosa em conteúdos sobre saúde hepática, pois ajuda o leitor a entender a diferença entre um fígado equilibrado e um fígado já impactado pela gordura no fígado.
Álcool, Hepatites Virais e Gordura no Fígado
O consumo excessivo e prolongado de álcool segue entre as causas mais conhecidas de cirrose hepática, mas ele não está sozinho. As hepatites virais crônicas, especialmente B e C, também provocam inflamação persistente e estimulam a formação progressiva de fibrose. Além disso, a doença hepática gordurosa não alcoólica ganhou protagonismo nas últimas décadas, impulsionada por obesidade, diabetes tipo 2 e dislipidemia. Em todos esses cenários, o ponto em comum é a agressão repetida ao tecido hepático.
Doenças Autoimunes, Biliares e Genéticas
Há casos em que a cirrose se desenvolve a partir de doenças menos lembradas pelo público geral. A hepatite autoimune, a colangite biliar primária e a colangite esclerosante primária são exemplos importantes. Também existem causas genéticas, como hemocromatose e doença de Wilson, nas quais o acúmulo anormal de ferro ou cobre lesa o fígado com o tempo. Certas toxinas, alguns medicamentos e até insuficiência cardíaca congestiva prolongada podem entrar nessa cadeia de dano crônico.
Classificações Mais Citadas
Quando se fala em tipos de cirrose, a divisão costuma acompanhar a causa subjacente. A cirrose alcoólica resulta da toxicidade direta do álcool e de seus metabólitos. A cirrose pós-necrótica costuma ser associada a hepatites virais e a episódios extensos de necrose hepática. Já a cirrose biliar decorre de doenças que comprometem o fluxo da bile. Existe ainda a chamada cirrose cardíaca, relacionada à congestão crônica do fígado em casos avançados de insuficiência cardíaca.
Diagnóstico da Cirrose Hepática
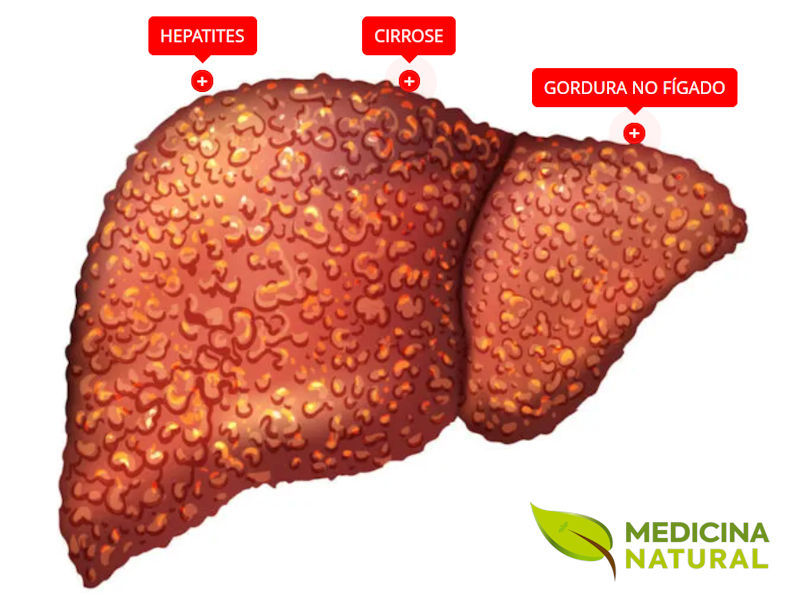
A imagem mostra um fígado doente afetado por gordura no fígado, condição conhecida clinicamente como esteatose hepática. Esse acúmulo de gordura pode modificar a estrutura do órgão e comprometer sua função ao longo do tempo. Trata-se de uma representação importante para explicar, de forma visual, como a gordura no fígado pode evoluir silenciosamente.
Histórico Clínico e Exame Físico
O diagnóstico da cirrose começa com uma investigação cuidadosa do histórico do paciente. Consumo de álcool, hepatites virais, uso de medicamentos, doenças autoimunes, obesidade, diabetes e sintomas compatíveis entram nessa conversa. O exame físico busca pistas como aumento do fígado ou do baço, edema, ascite, icterícia e sinais cutâneos de doença hepática crônica. Embora nenhum desses elementos isole a resposta sozinho, eles ajudam a montar um quadro clínico bastante sugestivo.
Exames de Sangue e Métodos de Imagem
Os exames laboratoriais avaliam enzimas hepáticas, bilirrubina, albumina, coagulação, hemograma e outros marcadores que ajudam a medir função e impacto sistêmico da doença. Já os exames de imagem permitem visualizar alterações estruturais do fígado, presença de nódulos, aumento do baço, sinais de hipertensão portal e ascite. Ultrassonografia, tomografia, ressonância magnética e elastografia compõem esse arsenal. A elastografia, em especial, ganhou espaço por estimar a rigidez hepática de forma não invasiva.
Quando a Biópsia Ainda é Necessária
Apesar dos avanços diagnósticos, a biópsia hepática ainda pode ser indicada em alguns casos. O procedimento retira uma pequena amostra de tecido para análise microscópica, ajudando a confirmar o grau de fibrose, sugerir a causa e esclarecer dúvidas quando exames de sangue e imagem não bastam. Nem todo paciente precisa passar por essa etapa, mas ela continua tendo valor em situações selecionadas. O objetivo é definir melhor o cenário para orientar tratamento e prognóstico.
Complicações Graves da Cirrose
Hipertensão Portal e Varizes Esofágicas
A hipertensão portal é uma das complicações mais importantes da cirrose. Como o sangue encontra maior resistência para atravessar o fígado cicatrizado, a pressão na veia porta aumenta e o organismo cria vias colaterais para escoamento. Desse processo podem surgir varizes esofágicas e gástricas, veias dilatadas com risco de ruptura e sangramento importante. A hemorragia digestiva alta provocada por essas varizes é uma emergência médica potencialmente fatal e exige prevenção ativa.
Ascite, Infecções e Síndrome Hepatorrenal
O acúmulo de líquido no abdômen, chamado ascite, é outra complicação frequente da cirrose avançada. Além do desconforto físico e da piora da mobilidade, esse líquido pode infectar-se espontaneamente, gerando peritonite bacteriana espontânea, quadro grave que exige tratamento imediato. Em casos mais avançados, a circulação e o equilíbrio interno se deterioram a ponto de comprometer os rins, levando à síndrome hepatorrenal. Esse cenário costuma marcar uma fase de grande fragilidade clínica.
Encefalopatia Hepática e Câncer de Fígado
Quando o fígado perde a capacidade de depurar toxinas como a amônia, essas substâncias passam a afetar o cérebro e surge a encefalopatia hepática. O quadro pode variar de lapsos de atenção e confusão leve até sonolência acentuada e coma. Além disso, a cirrose aumenta significativamente o risco de carcinoma hepatocelular, o principal câncer primário do fígado. Por isso, o acompanhamento regular inclui vigilância para complicações neurológicas, infecciosas, renais e oncológicas.
Tratamento Convencional e Abordagens Modernas
Tratar a Causa e Retardar a Progressão
O tratamento da cirrose não apaga a cicatrização já instalada, mas pode retardar a progressão da doença, aliviar sintomas e reduzir o risco de complicações. O primeiro passo é agir sobre a causa subjacente. Isso pode significar abstinência total de álcool, uso de antivirais para hepatites, controle rigoroso de doenças metabólicas ou tratamento de doenças autoimunes e biliares. Quanto mais cedo essa causa é enfrentada, maiores são as chances de estabilizar o quadro por mais tempo.
Controle das Complicações
O manejo das complicações faz parte do tratamento cotidiano. A ascite costuma exigir restrição de sódio, diuréticos e, em situações mais graves, paracentese. A encefalopatia hepática pede medidas para reduzir a produção e a absorção de toxinas intestinais. Varizes esofágicas podem exigir prevenção medicamentosa e procedimentos endoscópicos. Em paralelo, monitorar coagulação, função renal, infecções e risco de câncer passa a ser rotina. Na cirrose, controlar danos secundários é tão importante quanto tratar a causa.
Transplante e Terapias em Investigação
Quando a cirrose alcança estágio terminal e as complicações deixam de ser controláveis, o transplante hepático passa a ser a única alternativa curativa. O procedimento substitui o fígado doente por um fígado saudável, mas depende de critérios de elegibilidade e da disponibilidade de órgãos. Enquanto isso, a pesquisa busca terapias antifibróticas, estratégias direcionadas à hipertensão portal, terapia celular, uso de células-tronco, transplante de hepatócitos e abordagens ligadas ao microbioma intestinal e à medicina de precisão.
Terapia Nutricional, Prevenção e Cuidados com o Fígado
Nutrição Como Pilar do Manejo
A desnutrição é comum em pessoas com cirrose e piora o prognóstico. Por isso, a terapia nutricional precisa ser tratada como parte central do cuidado e não como detalhe secundário. Em muitos casos, recomenda-se alimentação rica em calorias e proteínas para combater perda muscular e sustentar funções vitais, com ajustes individualizados conforme sintomas e complicações. Aminoácidos de cadeia ramificada podem ser úteis em alguns pacientes, especialmente quando há dificuldade de manter o estado nutricional adequado.
Quando Sódio, Vitaminas e Suplementos Exigem Atenção
Pacientes com ascite e edema costumam precisar de controle rigoroso do sódio, o que exige leitura atenta de rótulos e adaptação da rotina alimentar. Em situações de esteatorreia, pode haver necessidade de suplementação de vitaminas lipossolúveis. A falta de apetite, as náuseas e a saciedade precoce também exigem manejo prático. O acompanhamento com nutricionista experiente em doenças hepáticas ajuda a traduzir essas necessidades em um plano factível e mais seguro.
Prevenção e Cuidado Diário
Evitar o álcool, manter peso saudável, praticar atividade física, controlar diabetes e colesterol, vacinar-se contra hepatite B, não compartilhar agulhas e adotar sexo seguro fazem parte da prevenção da doença hepática crônica. Também é importante evitar uso desnecessário de medicamentos e suplementos potencialmente tóxicos para o fígado. Uma dieta equilibrada e rica em nutrientes não substitui tratamento médico, mas sustenta melhor a saúde hepática e pode reduzir a chance de progressão silenciosa.
Abordagens Naturais e Complementares

A flor roxa vibrante do cardo-mariano (Silybum marianum) em plena floração. Esta planta medicinal é considerada o padrão-ouro para proteção e regeneração hepática. A silimarina, complexo de flavonolignanas extraído de suas sementes, possui ação hepatoprotetora comprovada por mais de 258 estudos científicos, sendo essencial na recuperação do fígado danificado pelo consumo crônico de álcool.
Cardo-Mariano, Curcumina e Chá Verde
Algumas estratégias complementares despertam interesse no contexto da saúde hepática, embora não substituam o tratamento médico. O cardo-mariano é um dos exemplos mais conhecidos por causa da silimarina, frequentemente associada a propriedades antioxidantes e anti-inflamatórias. A curcumina, presente na cúrcuma, também é bastante estudada, assim como o chá verde e suas catequinas. Em linhas gerais, esses compostos entram na conversa como apoio potencial, nunca como solução isolada para cirrose ou hepatite alcoólica.
O Limite Entre Apoio e Risco
Mesmo substâncias vistas como naturais merecem cautela. Extratos concentrados de chá verde, por exemplo, podem ser problemáticos em altas doses, e a biodisponibilidade da curcumina varia bastante entre formulações. Além disso, interações com medicamentos e diferenças individuais podem tornar uma estratégia inadequada para determinado paciente. Antes de iniciar qualquer erva, chá concentrado ou suplemento, a avaliação profissional continua sendo indispensável, especialmente quando já existe doença hepática estabelecida.
Por Que Parar de Beber Muda Tanta Coisa
Recuperação do Fígado e do Pâncreas
Parar de beber não reverte toda cirrose já instalada, mas pode mudar profundamente a trajetória da doença e preservar o que ainda resta de função hepática. Em estágios mais precoces, como esteatose hepática alcoólica, a abstinência pode levar à regressão do acúmulo de gordura. A inflamação também tende a diminuir e o pâncreas, frequentemente afetado pelo álcool, deixa de sofrer agressão constante. A decisão de interromper o consumo abre espaço para recuperação orgânica real.
Saúde Mental, Sono e Aparência Física
O álcool funciona como depressor do sistema nervoso central e costuma bagunçar neurotransmissores ligados a humor, ansiedade e recompensa. Embora muitas pessoas bebam buscando alívio, o efeito rebote piora o quadro com o tempo. Ao parar de beber, clareza mental, estabilidade emocional e qualidade do sono costumam melhorar gradualmente. Além disso, a redução de calorias líquidas, a melhor hidratação e a queda da inflamação costumam favorecer perda de peso, melhora da pele e menos inchaço.
Relacionamentos, Trabalho e Vida Financeira
A sobriedade também repercute fora do corpo. Relações pessoais costumam melhorar quando o comportamento imprevisível e os conflitos ligados ao álcool diminuem. A confiança pode ser reconstruída com consistência e presença real. No trabalho, foco, produtividade, memória e tomada de decisão tendem a melhorar. Ainda existe um componente financeiro muitas vezes subestimado: ao eliminar gastos diretos com bebida e parte dos custos indiretos ligados a adoecimento e baixa produtividade, a pessoa ganha espaço para reorganizar a vida.
Álcool e Danos Além do Fígado
Cérebro e Função Cognitiva
O álcool atravessa facilmente a barreira hematoencefálica e interfere diretamente na comunicação entre neurônios. No curto prazo, pode alterar julgamento, memória e coordenação. No uso prolongado, pode provocar atrofia cerebral, neurotoxicidade e prejuízos cognitivos mais duradouros. O cerebelo é particularmente vulnerável, e a deficiência de tiamina em pessoas com alcoolismo pode contribuir para quadros graves, como síndrome de Wernicke-Korsakoff. A abstinência ajuda a reduzir danos adicionais e, em alguns casos, permite recuperação parcial.
Câncer, Sistema Imunológico e Digestão
O álcool é um fator de risco reconhecido para vários tipos de câncer, incluindo boca, esôfago, fígado, mama e colorretal. O acetaldeído, que surge em seu metabolismo, participa dessa relação por danificar DNA e favorecer mutações. O sistema imunológico também perde eficiência, deixando o organismo mais vulnerável a infecções. No trato digestivo, gastrite, refluxo, úlceras, má absorção de nutrientes e deficiência de vitaminas podem aparecer, ampliando ainda mais o impacto do consumo crônico.
Ossos, Músculos, Pele e Aparência
O uso prolongado de álcool pode enfraquecer ossos por interferir na absorção de cálcio e vitamina D, aumentar risco de osteoporose e retardar recuperação de fraturas. Nos músculos, pode surgir miopatia alcoólica, com fraqueza e perda de massa, especialmente em pernas e ombros. A pele também sente os efeitos, com desidratação, vermelhidão, piora de rosácea, psoríase, eczema e envelhecimento mais acelerado. Parar de beber ajuda o organismo a sair desse estado inflamatório persistente.
Processo de Abstinência, Recuperação e Apoio
Os Primeiros Passos Exigem Segurança
A decisão de interromper o álcool é importante, mas o processo de abstinência pode variar bastante em intensidade. Em alguns casos, surgem apenas desconfortos leves; em outros, a síndrome de abstinência alcoólica pode ser grave e até perigosa, com risco de delirium tremens. Por isso, a desintoxicação não deve ser subestimada. Avaliação médica, especialmente em quem bebe muito há bastante tempo, ajuda a tornar essa transição mais segura e a reduzir riscos desnecessários.
Estratégias Para Sustentar a Sobriedade
Manter a sobriedade costuma depender de uma combinação de estratégias. Terapia individual, grupos de apoio, reorganização da rotina, alimentação adequada, exercício físico, identificação de gatilhos e construção de novos hábitos entram como pilares práticos. Novos hobbies e objetivos ajudam a ocupar espaços antes dominados pelo álcool. O apoio de familiares e amigos também pesa bastante, porque reduz isolamento e dá sustentação emocional durante fases mais vulneráveis da recuperação.
Por Que a Recuperação Vai Além do Álcool
Para muitas pessoas, parar de beber não significa apenas retirar uma substância, mas reconstruir identidade, rotina e forma de lidar com sofrimento, pressão social e recompensa. A recaída pode fazer parte do processo e não deve ser tratada como prova de fracasso definitivo. O mais importante é entender o que ocorreu, buscar ajuda e retomar o cuidado. Recuperação duradoura envolve corpo, mente, relações, trabalho e sentido de vida, e costuma ser mais sólida quando não é feita sozinha.
Perguntas Frequentes Sobre Álcool e Metabolização
Quanto Tempo o Fígado Leva Para Metabolizar uma Dose de Álcool?
Em média, o fígado processa uma dose padrão de álcool em cerca de uma a duas horas, mas esse intervalo pode variar bastante. Genética, sexo, idade, saúde do fígado, uso de medicamentos e padrão de consumo influenciam a velocidade. O mais importante é lembrar que o organismo não acelera esse processo por vontade. Se a pessoa bebe mais rápido do que o fígado consegue metabolizar, o álcool se acumula no sangue.
Beber Café ou Tomar Banho Frio Acelera a Eliminação do Álcool?
Não. Café, banho frio, vômito induzido ou outras práticas populares não aceleram a metabolização do álcool. Elas podem até alterar a sensação subjetiva de alerta, mas não reduzem a concentração alcoólica no sangue de forma relevante. O fígado processa o etanol em ritmo próprio, e a única variável que realmente conta nesse ponto é o tempo. Esse mito continua perigoso justamente porque dá falsa sensação de controle.
As Mulheres Realmente Metabolizam o Álcool de Forma Diferente dos Homens?
Sim. Em geral, mulheres atingem concentrações mais altas de álcool no sangue após ingerir a mesma quantidade que homens. Isso ocorre por diferenças de composição corporal, menor quantidade média de água no organismo e, em alguns casos, menor atividade da enzima álcool desidrogenase no trato digestivo. Como resultado, elas tendem a ser mais suscetíveis aos efeitos tóxicos do álcool e aos danos hepáticos com menores quantidades.
O Que é a Reação de “Flush Asiático”?
A chamada reação de flush asiático está ligada a uma deficiência hereditária da enzima ALDH2, que participa da quebra do acetaldeído. Quando essa enzima funciona mal, o subproduto tóxico se acumula com maior facilidade e provoca vermelhidão no rosto, náuseas, taquicardia e mal-estar após o consumo de álcool. A condição é mais frequente em pessoas do leste asiático e costuma funcionar como um forte desestímulo ao consumo.
Perguntas Frequentes Sobre Diagnóstico e Complicações Decorrentes do Álcool
Quais Alimentos Devem Ser Evitados Por Quem Tem Cirrose?
Uma das recomendações mais comuns é limitar o sódio, especialmente em quem apresenta ascite e edema, porque o excesso de sal favorece retenção de líquidos. Alimentos ultraprocessados, muito gordurosos e com grande carga de sódio oculto costumam merecer atenção especial. A dieta ideal depende da situação clínica de cada paciente, o que reforça a importância de um plano individualizado com médico e nutricionista.
A Cirrose Hepática Sempre Leva ao Câncer de Fígado?
Não sempre, mas o risco de carcinoma hepatocelular aumenta de forma significativa em pessoas com cirrose. Por isso, o acompanhamento costuma incluir exames regulares para vigilância e detecção precoce. A ideia é identificar alterações suspeitas antes que a doença se torne mais avançada. O risco não significa inevitabilidade, mas indica que a atenção com o seguimento não pode ser relaxada.
O Transplante de Fígado é Sempre uma Opção?
Não. O transplante é reservado para situações em que a cirrose alcançou estágio terminal ou em que as complicações não conseguem mais ser controladas adequadamente. A elegibilidade depende da gravidade da doença, da saúde geral do paciente, da presença de contraindicações e da avaliação do centro transplantador. No caso da doença hepática relacionada ao álcool, a abordagem do transtorno por uso de álcool também entra nessa decisão.
A Cirrose é Contagiosa?
A cirrose em si não é contagiosa. O que pode ser contagioso são algumas de suas causas, como hepatite B e hepatite C, que podem ser transmitidas por contato com sangue ou fluidos contaminados. Por isso, quando o diagnóstico de cirrose é feito, também é importante esclarecer a origem do problema. Saber a causa ajuda não apenas a tratar melhor, mas também a orientar prevenção para outras pessoas.
Perguntas Frequentes Sobre Doença Hepática Relacionada ao Álcool
A Doença Hepática Gordurosa Alcoólica é Reversível?
Na maioria dos casos, sim. A esteatose hepática alcoólica costuma regredir quando a pessoa interrompe completamente o consumo de álcool. Como esse é o estágio inicial da agressão hepática, ainda existe boa margem para recuperação do órgão. O problema é que muita gente ignora esse sinal por falta de sintomas evidentes. Se o consumo continua, a esteatose pode evoluir para hepatite alcoólica, fibrose e, depois, cirrose.
Todos que Bebem Muito Desenvolvem Cirrose?
Não. Embora o consumo intenso e prolongado aumente bastante o risco, nem toda pessoa que bebe em excesso desenvolve cirrose. Genética, sexo, estado nutricional, presença de hepatites virais, obesidade, padrão de consumo e outros fatores também influenciam o resultado final. Isso não torna o álcool menos perigoso. Apenas mostra que a suscetibilidade individual varia, o que pode gerar falsa sensação de segurança em quem ainda não percebeu danos evidentes.
O Que é Hipertensão Portal?
A hipertensão portal é o aumento da pressão na veia porta, que leva sangue do intestino e do baço para o fígado. Na cirrose, o tecido cicatricial dificulta a passagem desse sangue pelo órgão, e a pressão sobe. Esse processo favorece formação de varizes esofágicas, ascite, aumento do baço e outras complicações potencialmente graves. Trata-se de uma das marcas mais importantes da cirrose descompensada.
O Transplante de Fígado é uma Cura Para a Doença Hepática Alcoólica?
O transplante pode salvar a vida de pessoas com doença hepática alcoólica em estágio terminal porque substitui o fígado doente por um fígado saudável. Ainda assim, ele não resolve sozinho o problema do uso de álcool. Se o transtorno por uso de álcool não for enfrentado, o comportamento que levou ao dano pode se repetir. Por isso, programas de reabilitação e períodos de abstinência costumam fazer parte da avaliação para transplante.
Perguntas Frequentes Sobre Cirrose Hepática
A Cirrose Hepática Tem Cura?
Não. A cirrose hepática não tem cura no sentido de apagar a cicatrização já instalada no fígado. O dano estrutural é permanente. Ainda assim, tratar a causa, controlar complicações e interromper agressões contínuas pode retardar a progressão e preservar a função hepática restante. Em casos avançados, o transplante de fígado é a única opção com potencial curativo para restaurar a função do órgão.
Qual a Expectativa de Vida de uma Pessoa com Cirrose?
A expectativa de vida varia muito conforme a causa da doença, o grau de comprometimento do fígado e a presença de complicações como ascite, encefalopatia, sangramento digestivo e insuficiência renal. Pacientes com bom acompanhamento e controle da causa subjacente podem viver por muitos anos. Quando a cirrose está descompensada, porém, o prognóstico se torna mais delicado e a necessidade de avaliação para transplante pode entrar em cena.
É Possível Reverter o Dano da Cirrose?
O tecido cicatricial da cirrose não costuma ser revertido de forma completa. No entanto, controlar a causa subjacente, sobretudo com abstinência alcoólica ou tratamento de hepatites, pode impedir que o dano continue avançando. Em alguns pacientes, a função hepática melhora parcialmente quando a agressão é interrompida. Por isso, mesmo sem reversão total da cicatriz, ainda existe muito valor em agir cedo e com consistência.
Quem Tem Cirrose Pode Beber Álcool?
Não. Pessoas com cirrose devem evitar completamente o álcool. Mesmo pequenas quantidades podem agravar a inflamação, acelerar a perda de função hepática e elevar o risco de complicações já presentes. Em quem chegou a esse estágio por causa do álcool, a abstinência total é uma medida central do tratamento. Continuar bebendo significa manter uma agressão ativa sobre um fígado que já tem pouca margem de defesa.
Perguntas Frequentes Sobre Parar de Beber
Quais São os Primeiros Benefícios que Sentirei ao Parar de Beber?
Muitas pessoas notam melhora do sono, mais energia ao despertar, menos inchaço e maior clareza mental nas primeiras semanas. A hidratação do corpo melhora, o que pode refletir na pele e na disposição geral. Também é comum perceber redução de desconfortos digestivos, ressacas e oscilação de humor. A intensidade dessas mudanças varia conforme o padrão de consumo anterior e o estado geral de saúde.
Quanto Tempo Leva Para o Corpo Se Desintoxicar do Álcool?
O tempo varia bastante de uma pessoa para outra. A eliminação do álcool em si pode ocorrer em horas, mas os sintomas de abstinência podem durar dias e a recuperação funcional de vários sistemas pode levar semanas ou meses. A quantidade consumida, a frequência do uso, o estado do fígado e a presença de dependência influenciam esse processo. Em consumidores pesados, a retirada deve ser avaliada com suporte médico.
Parar de Beber Ajuda a Emagrecer?
Sim, em muitos casos. As bebidas alcoólicas fornecem calorias que se acumulam facilmente ao longo dos dias e ainda podem aumentar apetite, compulsão alimentar e escolhas pouco saudáveis. Ao cortar o álcool, a ingestão calórica total tende a cair, o metabolismo deixa de lidar com uma toxina recorrente e a pessoa passa a ter mais margem para organizar alimentação e atividade física. Isso favorece perda de peso e melhora da composição corporal.
Como Lidar com a Pressão Social Para Beber?
Ter respostas simples prontas, optar por bebidas não alcoólicas e comunicar a decisão com firmeza costumam ajudar bastante. Em muitos ambientes, a pressão diminui quando a pessoa deixa claro que a escolha não está em negociação. Buscar apoio de amigos, familiares e grupos de recuperação também fortalece essa posição. No começo, evitar contextos de alto risco pode ser uma estratégia útil, especialmente quando a sobriedade ainda está se consolidando.
Perguntas Frequentes Sobre Saúde Mental e Apoio ao Alcoolismo
Quais São os Efeitos do Álcool na Saúde Mental?
O álcool é um depressor do sistema nervoso central e interfere em neurotransmissores ligados a prazer, ansiedade, humor e autocontrole. Embora possa gerar sensação inicial de alívio, o uso repetido tende a piorar ansiedade, depressão, irritabilidade e desorganização emocional. A qualidade do sono também cai, o que retroalimenta o sofrimento psíquico. Com a sobriedade, o cérebro tende a recuperar equilíbrio gradualmente, embora esse processo leve tempo.
O Que Fazer se Eu Tiver uma Recaída?
A recaída não precisa ser interpretada como fim do processo. Em muitas trajetórias de recuperação, ela funciona como sinal de que certos gatilhos ainda não foram bem manejados. O mais importante é interromper o ciclo o quanto antes, entender o que aconteceu e retomar apoio profissional e social. Aprender com a recaída costuma ser mais útil do que transformá-la em motivo para abandono total do cuidado.
Existem Medicamentos que Ajudam a Parar de Beber?
Sim, existem medicamentos que podem auxiliar no manejo do transtorno por uso de álcool, mas eles devem ser prescritos e acompanhados por médico. Em geral, funcionam melhor quando combinados com psicoterapia, reorganização da rotina e suporte contínuo. O tratamento precisa levar em conta perfil de consumo, histórico clínico, motivação e outras condições de saúde. Não existe fórmula única, e a estratégia mais eficaz costuma ser individualizada.
Como Posso Encontrar Apoio Para Parar de Beber?
O apoio pode vir de várias frentes. Grupos como Alcoólicos Anônimos, acompanhamento com terapeuta, psiquiatra ou equipe de dependência química e rede de familiares e amigos confiáveis são caminhos possíveis. O ponto central é não tentar sustentar sozinho uma mudança que mexe com corpo, mente, rotina e vínculos sociais. Quanto mais consistente for essa rede, maiores tendem a ser as chances de manter a sobriedade ao longo do tempo.
Referências e Estudos Científicos
-
- Lieber, C. S. Ethanol metabolism, cirrhosis and alcoholism. Clinical Chimica Acta, 257(1), 59-84. 1997. https://doi.org/10.1016/S0009-8981(96)06434-0
- European Association for the Study of the Liver EASL Clinical Practice Guidelines: Management of alcohol-related liver disease. Journal of Hepatology, 69(1), 154-181. 2018. https://doi.org/10.1016/j.jhep.2018.03.018
- Cederbaum, Arthur I. Alcohol metabolism. Clinics in Liver Disease, 16(4), 667-685. 2012. https://doi.org/10.1016/j.cld.2012.08.002
- Zakhari, Samir Overview: How Is Alcohol Metabolized by the Body?. Alcohol Research & Health, 29(4), 245-254. 2006. https://pmc.ncbi.nlm.nih.gov/articles/PMC6527027/
- Seitz, Helmut K., et al. Alcoholic liver disease. Nature Reviews Disease Primers, 4(1), 16. 2018. https://doi.org/10.1038/s41572-018-0014-7
- World Health Organization. “Alcohol.” https://www.who.int/news-room/fact-sheets/detail/alcohol
- National Institute on Alcohol Abuse and Alcoholism. “Alcohol’s Effects on the Body.” https://www.niaaa.nih.gov/alcohols-effects-health/alcohols-effects-body
- National Cancer Institute. “Alcohol and Cancer Risk Fact Sheet.” https://www.cancer.gov/about-cancer/causes-prevention/risk/alcohol/alcohol-fact-sheet